前言
糖尿病是内分泌科常见疾病,以高血糖为特征。疾病发生主因遗传因素和环境因素的共同作用。已有研究发现多个遗传变异与糖尿病的易感性相关[1]。环境因素则包括不良的生活方式,如营养过剩、体力活动不足等,这些因素均可导致胰岛细胞功能障碍或机体对胰岛素的不敏感,引发糖尿病。持续的高血糖状态是糖尿病视网膜病变的罪魁祸首[2]。在高血糖的影响下,毛细血管的基底膜会逐渐增厚,周细胞也会受到损伤。这些变化为微血管瘤的形成提供了温床[3],而微血管瘤的产生又会进一步造成毛细血管的堵塞。这一系列病理过程不仅影响了眼部的血液循环,还逐步破坏了视网膜的健康状态。随着病情的逐步进展,由于血管堵塞导致的组织缺氧会引发代偿性的新生血管形成[4]。然而,这些新生血管往往是不健康的,它们的管壁脆弱,容易破裂出血,进一步加剧了视网膜的病变。这种病变不仅可能导致视力下降、视物模糊等初期症状,还可能引发更为严重的后果。在视网膜病变的后期,由于新生血管的异常增生和反复出血[5],可能导致视网膜的纤维化和牵拉。这种情况下,视网膜有可能出现脱落,这是一种极为严重的并发症,若不及时治疗,很可能导致永久性失明。如果不及时进行治疗,视网膜病变可能会持续恶化,最终导致视力严重受损甚至失明[6-7]。治疗糖尿病视网膜病变的方法包括药物治疗、激光治疗以及手术治疗等。在日常生活中,糖尿病患者也应严格控制饮食,保持良好的生活习惯,以减缓病情的进展。文章就雷珠单抗联合眼底激光对糖尿病视网膜病变的治疗效果开展分析研究,如下:
1资料与方法
1.1临床资料
选择2021年1月到2023年12月期间入院就诊的糖尿病视网膜病变患者60例,结合随机数字表法将其分为对照组、实验组, 对照组男女比例16∶14,年龄35-77岁,平均(51.42±2.42)岁,糖尿病的病程1-12年,平均(3.45±1.02)年;实验组男女比例15∶15,年龄34-78岁,平均(51.45±2.43)岁,糖尿病的病程1-11年,平均(3.46±1.03)年。患者基础资料比较不存在显著差异,P>0.05,研究获批。
1.2纳入与排除标准
纳入标准:患者接受专科就诊后符合糖尿病视网膜病变的诊断标准;患者均自愿接受相关治疗;可完成相关量表评测;排除标准:妊娠期女性;其他类型精神疾病患者;恶性肿瘤患者;独居患者;药物过敏患者;中途失访患者。
1.3方法
1.3.1对照组糖尿病视网膜病变患者开展眼底激光治疗
手术开始前充分休息双眼,给予常规散瞳后洗眼并放置开睑器,利用爱尔卡因进行局部麻醉,利用激光器对视网膜病变位置进行全视网膜光凝术,手术循序渐进,每周治疗一次,分三到五次结束治疗。
1.3.2实验组糖尿病视网膜病变患者加用雷珠单抗治疗
使用雷珠单抗(批准文号:注册证号S20170003生产厂家:瑞士Novartis Pharma Schweiz AG.)治疗,推荐剂量为每次0.5mg(相当于0.05ml的注射量),每月一次给药,连续治疗3个月。
1.4观察指标
比较糖尿病视网膜病变患者的康复有效率、视力水平、血清ICAM-1、ET-1水平、眼部相关指标、并发症发生率得出结果[8]。
1.5统计学方法
为处理糖尿病视网膜病变患者相关的数据资料,研究选用SPSS 22.0软件进行统计分析。对于定性数据结合计算百分比(n%)来展示,进行x2检验。至于满足正态分布的定量数据则使用均值加减标准差(![]() )来表示,进行t检验。在统计结果中,若P值低于0.05则判定其存在显著的统计学意义。
)来表示,进行t检验。在统计结果中,若P值低于0.05则判定其存在显著的统计学意义。
2研究结果
2.1患者的康复有效率比较
实验组患者的康复有效率显著高于对照组(P<0.05)。见表1。
表1患者的康复有效率比较(n%)
 2.2患者的视力水平比较
2.2患者的视力水平比较
实验组患者的视力水平显著优于对照组(P<0.05)。见表2。
表2患者的视力水平比较(![]() )
)
 2.3患者的血清ICAM-1、ET-1水平比较
2.3患者的血清ICAM-1、ET-1水平比较
实验组患者的血清ICAM-1、ET-1水平有所改善且显著优于对照组(P<0.05)。见表3。
表3患者的血清ICAM-1、ET-1水平比较(![]() )
)


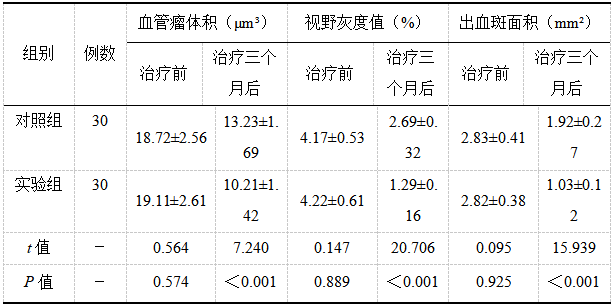
2.4患者的眼部相关指标比较
实验组患者的眼部相关指标有所改善且显著优于对照组(P<0.05)。见表4。
表4患者的眼部相关指标比较(![]() )
)
 2.5患者的并发症发生率比较
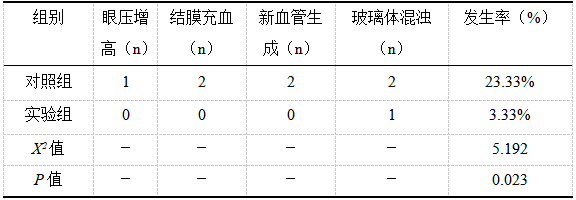
2.5患者的并发症发生率比较
实验组患者的并发症发生率显著低于对照组(P<0.05)。见表5。
表5患者的并发症发生率比较(![]() )
)
 讨论
讨论
随着生活水平的提高和饮食习惯的改变,糖尿病的发病率不断攀升,而糖尿病视网膜病变作为糖尿病的一种常见并发症,其发生率也随之上升。许多糖尿病患者在疾病初期未能有效控制血糖,导致病程延长[9],进一步增加了视网膜病变的风险。眼底激光治疗糖尿病视网膜病变的原理是利用激光的光-生物作用,对视网膜上的异常血管进行凝固或气化,达到稳定眼底结构和功能的目的。当特定波长的激光照射到病变部位时,其能量被组织中的色素吸收[10],产生高温效应,破坏异常的新生血管,减少血管渗漏,防止视网膜脱离等严重并发症的发生。然而单激光治疗也存在一定的不足之处。首先激光治疗并不能完全恢复已经受损的视力,其主要目的是防止病情进一步恶化[11]。激光治疗过程中可能会对正常视网膜组织造成一定程度的损伤,导致视野中出现盲点或暗点。对于一些严重的糖尿病视网膜病变患者,单激光治疗可能无法达到预期效果,需要多次治疗。雷珠单抗是一种单克隆抗体片段,具有抑制新生血管生成的作用[12]。在糖尿病视网膜病变的治疗中,雷珠单抗可以辅助眼底激光治疗,提高治疗效果。联合使用雷珠单抗和眼底激光治疗的优势在于可以减少激光治疗过程中新生血管的出血和渗漏,使激光治疗更加精确和有效。雷珠单抗可以降低激光治疗的能量反应[13],减少对正常视网膜组织的损伤。对于已经接受过全视网膜光凝但黄斑仍出现顽固水肿的患者,雷珠单抗可以消除水肿,提高视力[14]。研究结果显示:实验组通过联合使用雷珠单抗与眼底激光治疗,取得了显著优于对照组的治疗效果。实验组患者的康复有效率明显高于对照组,这主要归功于雷珠单抗的靶向治疗作用,雷珠单抗可以有效地抑制血管内皮生长因子,减少新生血管生成、血管渗漏,这对控制糖尿病视网膜病变的进展至关重要;实验组在视力水平上的改善也更为显著,雷珠单抗能够减轻视网膜水肿,改善视网膜缺血状态,保护患者视力;实验组患者血清中的ICAM-1和ET-1水平较低,说明联合治疗有助于降低血管炎症和内皮损伤,这是预防糖尿病视网膜病变进一步恶化的关键;实验组眼部相关指标的改善也更为明显,显示雷珠单抗联合眼底激光治疗在促进眼部微循环、减少出血和渗出方面具有显著效果;实验组患者的并发症发生率明显低于对照组,这进一步证明了联合治疗方案的安全性和有效性。
综上所述,雷珠单抗联合眼底激光治疗在糖尿病视网膜病变的治疗中具有显著的优势,可以有效提高康复有效率,改善患者视力及眼部相关指标,降低并发症风险,值得临床推广应用。










